Почему люди "теряются" в системе, не доверяют диагнозам, сталкиваются с очередями и до сих пор уезжают лечиться из Казахстана за границу. Мы собрали жалобы пациентов и переадресовали их врачам Казахского НИИ онкологии и радиологии. О том, как решают проблемы в онкологической службе, читайте в материале TengriHealth.
Мы сразу договорились, что это будет нестандартное интервью. Я закинула сообщение в группы WhatsApp для пациентов, которые лечатся или лечились от рака, собрала самые частые отзывы. И пришла с ними на встречу со спикерами — заместителем председателя Правления Казахского научно-исследовательского института онкологии и радиологии (КазНИИОиР) Айшой Молдашевой, руководителем Центра химиотерапии института Рамилем Абдрахмановым и заведующим отделением радиологии и ядерной медицины Жандосом Аманкуловым.
Отвечали они в большей степени даже не на мои вопросы, а на те самые сообщения людей.
Как попасть к онкологу в Казахстане: маршрут пациента и "зелёный" коридор
Три уровня онконастороженности: сколько дней ждать диагноза по закону
— Люди, с которыми я общалась, говорят об отсутствии чёткого и понятного маршрута для пациента, который только узнает о диагнозе. Каким он должен быть и что происходит на практике? Почему люди до сих пор "теряются" в системе?
Айша Молдашева, заместитель председателя Правления КазНИИ онкологии и радиологии (А.М): Это частый вопрос, который мы встречаем в социальных сетях. В целом маршрут пациента чётко выстроен, но есть определённые моменты, над которыми действительно нужно работать. В прошлом году мы с коллегами посещали поликлиники в разных регионах и сами проходили путь пациента. И после этого внесли корректировки.
Одна из них — обязательный осмотр в поликлинике.
Мы начали внедрять эту практику с 2023 года и продолжаем делать это сейчас. Проводим большую работу, чтобы кабинеты полноценно работали во всех поликлиниках.
Были вопросы к их результативности: мы видели, что специалисты смотровых кабинетов могут пропускать какие-то случаи, поэтому сейчас занимаемся их обучением.
 Заместитель председателя Правления КазНИИ онкологии и радиологии Айша Молдашева. Фото © Tengrinews.kz / Болат Айтмолда
Заместитель председателя Правления КазНИИ онкологии и радиологии Айша Молдашева. Фото © Tengrinews.kz / Болат Айтмолда
— Сколько времени должно занимать обследование человека с подозрением на онкологию?
А.М: В системе маршрута пациента три уровня.
1. Онконастороженность-1
Если у человека при первичном осмотре выявляют подозрение на онкологическое заболевание, он оказывается в этой группе. В течение трёх дней пациент должен попасть к специалистам, которые проведут минимальное диагностическое обследование на уровне поликлиники.
2. Онконастороженность-2
Дальнейшее обследование, которое подтвердит/опровергнет изначальные подозрения. Оно должно длиться не больше 10 дней.
3. Онконастороженность-3
Если на втором уровне диагноз не снимают, врачи продолжают более углубленное обследование в течение 10 дней, по итогам которого человека направляют в онкологический центр. Здесь гистологическое (при необходимости — цитологическое) исследование, КТ, МРТ.
- Если диагноз подтверждается — больного направляют на молекулярно-генетическое, иммуногистохимическое исследование и ставят на учёт.
- Если диагноз не подтверждается — все данные передают в поликлинику и продолжают следить за пациентом. Возможно, у него предраковое состояние, за которым нужно наблюдать в динамике.
В общей сложности сам процесс обследования длится 18 рабочих дней.
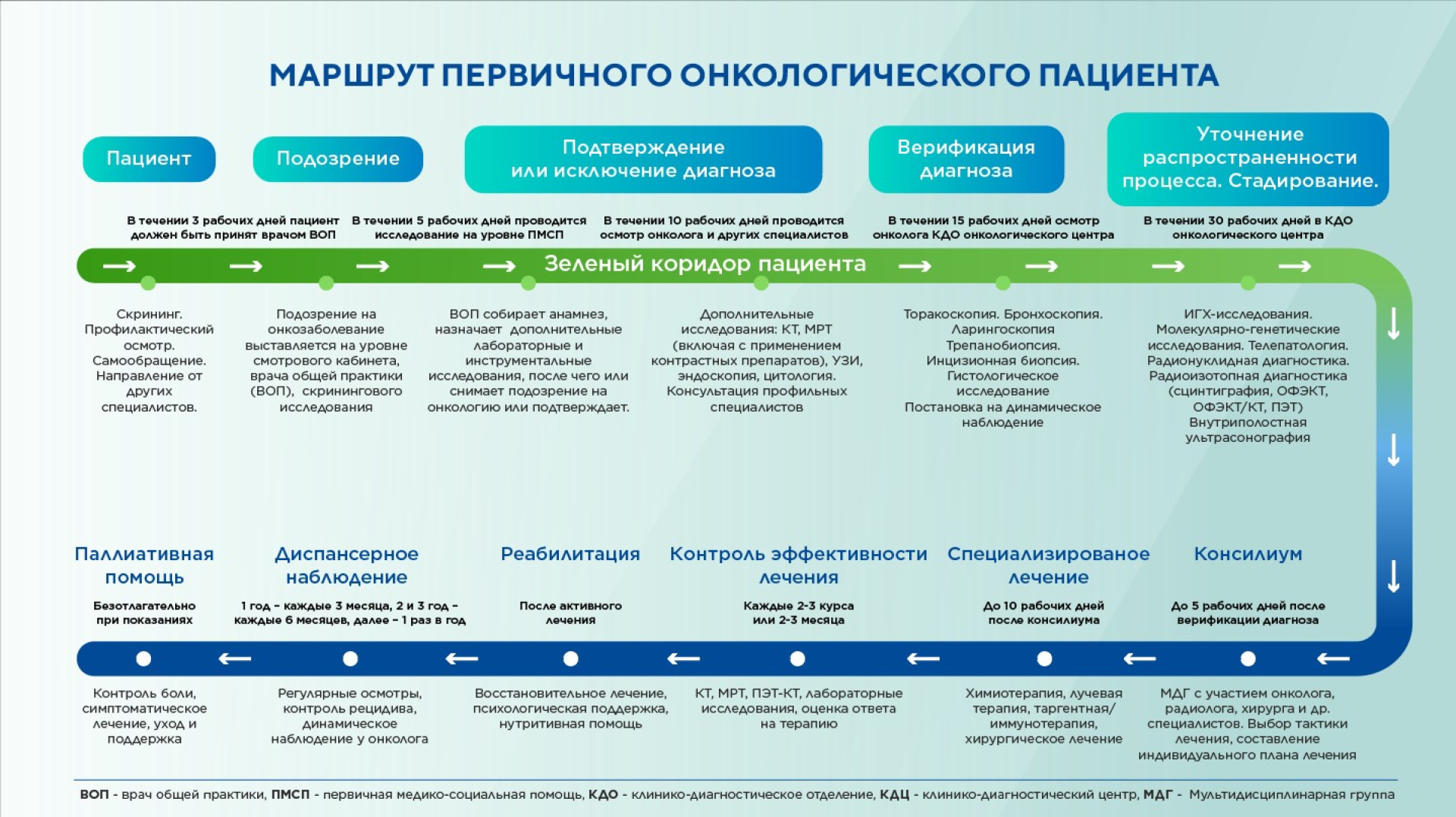 Маршрут пациента, у которого есть подозрение на онкологию. Инфографика КазНИИ онкологии и радиологии
Маршрут пациента, у которого есть подозрение на онкологию. Инфографика КазНИИ онкологии и радиологии
Сообщение из пациентского чата:
"По опыту знаю, что на практике начало процесса лечения затягивается. Особенно если диагностика проводилась в одном регионе, а лечение человек должен будет получать в другом. По факту заставляют заново проходить большинство этапов. Бюрократизация процесса. Как результат — вместо оперативного старта терапии пару месяцев больной теряет на бумажную подготовку".
— Сколько времени в общей сложности должно пройти с момента, когда появились подозрения, до начала лечения?
А.М.: С момента обращения в онкоцентр до начала лечения должно пройти не более 30 дней. 18 дней, о которых мы говорили выше, это время именно на постановку диагноза.
— Этот срок соблюдают?
А.М.: Мы проводили анализ в 2025 году и выяснили, что более чем в 80 процентах случаев он соблюдается. Почему проблемы всё-таки возникают? В некоторых регионах большие очереди, где-то, возможно, недоработка медицинского персонала.
Важно знать, что сейчас диагностика онкологических заболеваний изменилась. Раньше для определения точного диагноза было достаточно гистологического исследования, которое проводится в течение 10 дней. Сейчас подбирается персонифицированная тактика лечения, но она занимает больше времени.
 Один из этапов обследования пациентов. Фото © Tengrinews.kz / Болат Айтмолда
Один из этапов обследования пациентов. Фото © Tengrinews.kz / Болат Айтмолда
Бывает, что люди просто исчезают. Мы поставили диагноз, направили на лечение, но пациент не пришёл. И, к сожалению, кто-то всё ещё верит целителям.
Я хотела бы обратиться к людям: идите к врачам, не теряйте времени. Не пытайтесь вылечить онкологию нетрадиционными методами — они не работают.
Почему пациенты уезжают лечиться за рубеж
Сообщение из пациентского чата:
"Получая препараты, выстаиваю часами в очередях и, придя в кабинет, всегда выслушиваю, что больных много и врачи устали от работы. Зачем мне это? Мне намного хуже, чем им. Я бы тоже хотела уставать от работы, а не от болезни. Никаких коммуникативных навыков. Низкие знания, наплевательское отношение..."
— Об онкологии говорят очень много, призывают лечиться, проходить скрининги, уверяют, что система помощи в Казахстане и за границей основывается на одних и тех же протоколах лечения. Но вы сами подтверждаете, что пациенты начинают перепроверять диагноз, едут за границу, идут к целителям. Им кажется, что в Казахстане хуже. Почему? Вы это как себе объясняете? Это ведь в первую очередь вопрос доверия.
Рамиль Абдрахманов, руководитель Центра химиотерапии КазНИИ онкологии и радиологии (Р.А.): Перепроверять — это право пациента. Главное для нас, чтобы люди шли к специалистам. Но мы видим разные ситуации. В том числе и из–за рубежа люди к нам приезжают, чтобы перепроверить диагноз.
Вот вы спрашиваете про сроки диагностики, про то, что не всегда они соблюдаются. Да, бывает, онкология — это же не ангина. Мы должны определить не только первичный очаг, но и понять, где у человека метастазы. Это сложнейший процесс, который порой затягивается. И здесь нужно учитывать массу моментов.
 Руководитель Центра химиотерапии КазНИИ онкологии и радиологии Рамиль Абдрахманов. Фото © Tengrinews.kz / Болат Айтмолда
Руководитель Центра химиотерапии КазНИИ онкологии и радиологии Рамиль Абдрахманов. Фото © Tengrinews.kz / Болат Айтмолда
— Я понимаю, что лечение онкологии — это сложно. И вижу, как наша онкослужба развивается. Но ведь и проблемные моменты нельзя отрицать. Просто я вас слушаю, и складывается впечатление, что дело в диагнозе, в пациентах, но не в самой системе онкопомощи. Мы ведь не можем говорить, что всё замечательно? Или можем?
Р.А.: Эти проблемы появились не вчера, а несколькими годами ранее. И всё это время Министерство здравоохранения не сидело сложа руки. Да, есть организационные моменты, которые нужно решать. Но сейчас всё внимание управлений здравоохранения приковано к онкологии. Решается вопрос инструментального оснащения, кадрового потенциала. На каждый сигнал незамедлительно идёт реакция.
А.М.: Я хотела бы добавить. Если раньше, столкнувшись со сложным видом лечения, пациент всегда выезжал в Алматы или в Астану, чтобы получить лечение, то сейчас благодаря комплексному плану развития онклогической помощи, обучению специалистов, оснащению делается всё, чтобы человек оставался в своём регионе.
Положительные стороны есть, но существенной проблемой действительно остаётся улучшение взаимодействия врача и пациента.
 Алгоритм онкологических скринигов, которые должны проходить казахстанцы. Инфографика КазНИИ онкологии и радиологии
Алгоритм онкологических скринигов, которые должны проходить казахстанцы. Инфографика КазНИИ онкологии и радиологии
Что людей привлекает в частных центрах? Там другой уровень сервиса, но не всегда качественная помощь. Мы понимаем, что в государственной онкослужбе нужно улучшать именно коммуникацию между врачом и пациентом, что мы сейчас и стараемся сделать.
Сейчас в государственных онкологических центрах мы развиваем психолого-социальную помощь. Она очень важна особенно на первых этапах — диагноз потрясает и самого пациента, и его семью. Конечно, не все быстро могут получить такие консультации — определённая загруженность кадровых специалистов есть, мы это не отрицаем.
Но в любом случае стараемся дать больше информации пациентам, поддержать на разных этапах лечения.
 Фото © Tengrinews.kz / Болат Айтмолда
Фото © Tengrinews.kz / Болат Айтмолда
— Боюсь, что люди в комментариях напишут, что это идеальная картинка, а на самом деле всё иначе.
А.М.: Мы не говорим, что всё идеально, но, с другой стороны, не можем не признавать огромную работу, которая проводится в сфере онкологии. Люди бесплатно получают помощь, которая за границей стоила бы десятки миллионов тенге. Нашим гражданам доступны самые продвинутые виды лекарственной и лучевой терапии, сложные хирургические вмешательства, и большинство пациентов скажут вам, что с этим всё в порядке.
Консультации, диагностика, лечение проводятся бесплатно и на таком же уровне, как в мировых онкологических центрах. Я не могу сказать, что за границей лучше, а в Казахстане хуже.
— Вы хотите сказать, если сравнивать Казахстан с Южной Кореей, Турцией или Израилем, куда наши граждане чаще всего едут, помощь будет одинаковой?
А.М.: Да, одинаковой. Наши клинические протоколы полностью соответствуют современным международным стандартам. Сервис (дополнительный переводчик, ассистент с немедицинским образованием, возможно, какие моменты, связанные с коммуникацией) — они другие. Но эти услуги не относятся к медицинской помощи и предоставляются за дополнительную плату.
Но если мы всё время будем говорить, что в Казахстане всё плохо, ещё больше людей, которые могли бы получить помощь на родине, решат ехать за границу или пойдут к целителям. Поэтому проблемы мы не скрываем.
Очереди с 5 утра: как устроен быт онкопациента
— Давайте про сервис другого рода поговорим. Вот одно из обращений, которое я получила.
Сообщение из пациентского чата:
"В городском онкоцентре в Алматы и диспансер, и больница расположены в одном здании, что создаёт неудобства. В диспансерном отделении люди получают инъекции в течение 5–6 часов, комната не проветривается, на пять квадратных метров по 15–20 пациентов. Приходится ждать очереди. Если в тот же день не получишь инъекции, приходится ещё раз ехать в другой конец города".
Р.А.: То, что касается очередей, это элементарная организация рабочего процесса. Можно сделать запись по времени через кол-центр. Мне удобно в час, я набираю кол-центр и записываюсь на 13:00, и не нужно в очереди сидеть.
А.М.: Мы сами убедились в том, что такая система существенно облегчает работу после того, как организовали кол-центр в поликлинических отделениях онкоцентров. Но определённые проблемы есть. Недавно по обращению пациентов я выезжала в Костанайскую область. Люди жаловались, что в 5–6 утра приходят к онкоцентру и на морозе ждут очереди.
Оказалось, что в целом график выстроен, очередности больше двух дней нет. Но у людей ментально сохранилось: чем раньше они придут, тем быстрее получат услугу. Поэтому очень важно проводить работу по информированию пациентов. Чтобы люди могли получить нужные сведения по телефону или на сайте. А если её нет, то уже приходить в клинику на консультацию. Сейчас мы хотим выстроить систему так, чтобы можно было централизованно отслеживать очередь в регионах.
 Регистратура в КазНИИ онкологи и радиологии в Алматы. Фото © Tengrinews.kz / Болат Айтмолда
Регистратура в КазНИИ онкологи и радиологии в Алматы. Фото © Tengrinews.kz / Болат Айтмолда
Сообщение из пациентских чатов:
"Чтобы попасть на химиотерапию в Алматинской региональной многопрофильной больнице, где расположен онкоцентр, надо приехать 5–6 утра и занять очередь, а врач с 9:00 принимает. Он проверяет документы и может направить на химию, а может и отказать, если что-то не так. На территории нет общепита. Люди (онкопациенты и сопровождающие их) с раннего утра и до вечера (пока "прокапаются") фактически голодные или на бутербродах, что крайне нежелательно".
— Я понимаю, вы врачи и не отвечаете за инфраструктуру, не строите больницы, не делаете ремонт. Но люди жалуются, что центры в регионах (пусть не во всех) старые, условия оставляют желать лучшего. Это ведь тоже очень важно...
А.М.: Условия в клиниках очень важны — это не обсуждается. И очень важно их создать. Пациент с онкозаболеванием в период лечения большую часть времени проводит в онкологическом центре.
Была проблема с онкоцентром в Жамбылской области, но на сегодняшний день она решена — там абсолютно новая, построенная по евростандартам клиника, все виды диагностики там проводятся.
С 2022 года идёт работа, чтобы обновить старые здания онкологических организаций в Алматинской области и Алматы. В Алматинской области запланировано строительство нового блока. В Алматы — огромного многопрофильного центра, один блок которого будет онкологическим. Мы видели проект — это суперсовременное здание, думаю, когда оно достроится, мы вместе будем радоваться. Но пока, да, проблемы есть именно с нехваткой помещений.
 Казахский НИИ онкологи и радиологии в Алматы. Фото © Tengrinews.kz / Болат Айтмолда
Казахский НИИ онкологи и радиологии в Алматы. Фото © Tengrinews.kz / Болат Айтмолда
Не хватает радиологов: кто читает снимки онкобольных
Сообщение из пациентского чата:
"В Казахстане очень мало толковых радиологов, которые описывают диски с результатами ПЭТ-КТ, КТ и МРТ. Столкнувшись с врачами, которые делают это в онкоцентрах, в дальнейшем мы им не доверяем. Люди просят друг у друга контакты врачей, которые хорошо смотрят диски. Поэтому теперь я договариваюсь с турецкой клиникой и отправляю диски туда".
Жандос Аманкулов, заведующий отделением радиологии и ядерной медицины КазНИИ онкологии и радиологии: Проблема, с которой люди обращаются за вторым мнением, частично существует, но она связана не столько с отсутствием специалистов, а в большей степени с этапом развития системы подготовки кадров.
Сейчас в Казахстане врачи-радиологи и врачи лучевой диагностики учатся в резидентуре два года. В западных странах на подготовку таких специалистов уходит пять лет, и после этого они ещё два года проходят дополнительную образовательную программу.
Допустим, в США врач, который занимается диагностикой рака лёгких, смотрит только снимки этого органа — и так далее. В Казахстане такой системы подготовки кадров нет. Кроме этого, врачи-радиологи пока не всегда разбираются в новейших методах диагностики.
Буквально пять лет назад в стране было всего 3–4 центра, где оказывали услуги ядерной медицины. Сейчас в разных регионах функционируют 17 ПЭТ-аппаратов, 5 ОФЭКТ-аппаратов и 2 центра ядерной медицины. Это относительно новая для Казахстана отрасль, но она быстро развивается.
И в связи с этим уже разработаны образовательные программы по ядерной медицине, которые готовят специалистов по радиологии лучевой диагностике, радионуклидной терапии и другим специальностям.
Министерство здравоохранения пилотно запустило проект на базе Назарбаев Университета, где по западной системе обучаются резиденты-радиологи. Со временем в Казахстане станет больше таких специалистов, в том числе во всех государственных клиниках.
Сообщение из пациентского чата:
"Низкий уровень знаний и нехватка врачей. Мне приходилось всё самой искать — от онколога ничего не услышишь. Конкретно мне никто не говорил, что надо сдавать анализ на генные мутации, так как я молодая, и ни у кого из врачей не возникло мысли меня проверить. В итоге я сама сдала анализ и у меня выявили мутацию, а это влияет на лечение. И так везде. Каждое решение надо перепроверять".
— Грамотных специалистов на самом деле не хватает?
Ж.А.: Я не могу это комментировать, потому что все наши образовательные программы резидентуры аккредитованы и соответствуют стандартам. Но как я сказал, не хватает специалистов, которые могут смотреть ПЭТ-КТ, ОФЭКТ-КТ. Такая проблема есть, Минздрав её решает.
 Заведующий отделением радиологии и ядерной медицины КазНИИ онкологии и радиологии Жандос Аманкулов. Фото © Tengrinews.kz / Болат Айтмолда
Заведующий отделением радиологии и ядерной медицины КазНИИ онкологии и радиологии Жандос Аманкулов. Фото © Tengrinews.kz / Болат Айтмолда
— Вы часто сталкиваетесь с жалобами пациентов на нехватку, отсутствие специалистов, их квалификацию?
А.М.: Дефицит кадров есть. Эта проблема перетекает из года в год. В онкологических центрах он минимальный и перекрывается за счёт выпускников резидентуры, которые сейчас в хорошем количестве выпускаются. А в поликлиниках есть недостаток именно районных онкологов.
Подготовка врачей нашей специализации — длительный процесс. В последние годы выделяется достаточное количество грантов — мы ожидаем, что в июне 2026 года выпустятся около ста специалистов онкологического профиля. И в первую очередь их распределят в те регионы, в которых есть дефицит.
 Фото © Tengrinews.kz / Болат Айтмолда
Фото © Tengrinews.kz / Болат Айтмолда
Копии вместо оригиналов и старые здания: что не так с онкоцентрами
Сообщение из пациентских чатов:
"Лекарства и инъекции неоригинальные, имеют "побочку". Свои препараты в онкоцентрах ставить запрещают — пациенты в обход делают это в частных процедурных".
А.М.: В Казахстане достаточно широкий перечень препаратов, которые применяются для лечения онкологии. На один вид опухоли — пять-шесть наименований разных таргетных препаратов. Онколог может выбирать, что лучше подходит, и это всё предоставляется бесплатно.
Волнующий вопрос для пациентов, что часть препаратов — неоригинальные, а дженерики. Но это не значит, что они хуже. Дженерик — такой же препарат как оригинал, в основе которого одно действующее вещество. Во всём мире, в том числе в развитых странах, массово используют дженерики.
— Сейчас действительно стали больше применять дженериков? Допустим, три года назад вы применяли по большей части оригинальные препараты, а сейчас дженерики?
А.М.: Нет, это я могу точно сказать. Сейчас более 80 процентов препаратов, которые мы применяем, оригинальные. В прошлом году мы проводили полную ревизию перечня лекарственных средств (в течение последних 10 лет его не "чистили") и исключили шесть наименований. Эти препараты давным-давно перешли в разряд устаревших, их исключили из международных протоколов.
Вместо них появились более современные, которые мы включили в казахстанские перечни лекарственного обеспечения.
Я сама много лет работала в службе поддержки пациентов в онкологии и сама проходила этот путь — мой близкий человек болел онкологией и ушёл из жизни по этой причине. Как никто понимаю людей, их проблемы и переживания.
Поэтому мы сейчас хотим наладить контакт между врачебным и пациентским сообществом. Улучшить систему и сделать так, чтобы всё работало, как часы.
— В чём сейчас основная проблема онкологической службы в Казахстане? Чего в первую очередь не хватает?
А.М.: Нельзя называть какие-то конкретные вещи — это многогранный процесс. Реабилитация, обучение, кадры, оснащение, лечебные процессы, клинические протоколы, лекарственное обеспечение, оснащение лучевыми аппаратами, обучение хирургов высококлассных, которые в Казахстане смогут делать сложные операции. Всё это должно работать комплексно, а в центре должны учитывать интересы пациента.
Читайте также:
Статус “чемпион”: истории казахстанских детей, победивших рак
“Я всё делала правильно. Почему у меня рак?“: чего мы до сих пор не понимаем об онкологии
“Согласны на эксперименты“: почему онкобольные дети уезжают из Казахстана